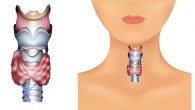
У некоторых женщин щитовидная железа во время беременности может давать сбои, потому что сразу после зачатия внутренние органы и системы перестраиваются под новые функции, происходит изменение их работы. Если беременная заметила, что щитовидка стала увеличенная либо в организме начали протекать нехарактерные процессы, лучше сообщить об этом врачу, а не ждать, когда ситуация разрешится сама по себе. Своевременная медицинская помощь поможет избежать осложнений и благополучно выносить малыша до положенного срока.
Особенности функционирования органа при беременности
У беременных уже на начальном сроке изменяется работа эндокринной системы. Такая связь обусловлена тем, что для нормального вынашивания ребенка организму требуется большее количество определенных гормонов. Именно гормоны щитовидной железы при беременности, показатели которых становятся чуть больше нормы, сказываются на формировании клеток головного мозга будущего малыша. Поэтому уже в первые недели щитовидка у женщины становится увеличенной, а гормональный фон повышен.
Если по каким-либо причинам происходит нарушение работы эндокринной железы, это негативно влияет на закладку важных органов и систем плода. До 12 недели у него отсутствует своя щитовидка, поэтому, начинающий рост и развитие организм, испытывает дефицит специфических гормонов. Нередко при больной щитовидке у женщины диагностируется замершая беременность или случаются постоянные выкидыши.
Вернуться к оглавлениюВиды нарушений, их причины и симптомы
Гиперфункция
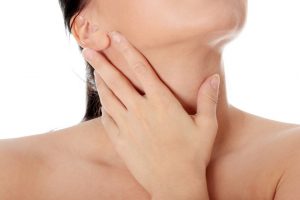
Увеличение щитовидки уже на раннем сроке вынашивания ребенка — физиологическая норма при беременности. Но бывают ситуации, когда эндокринный орган увеличивается намного больше, что является признаком болезни, которая называется гипертиреоз либо гиперфункция щитовидной железы. Чаще всего эта патология начинает развиваться на фоне другого системного заболевания — диффузный токсический зоб. Если гормоны Т3, Т4 повышены, это негативно сказывается на будущем плоде. В такой ситуации врач назначает медикаментозное лечение. При отсутствии положительных результатов консервативной терапии проводится хирургическое удаление щитовидной железы не ранее, чем во 2—3 триместре.
Увеличенная щитовидка и повышенная выработка специфических гормонов в первую очередь сказывается на самочувствии женщины в положении. По мере прогрессирования патологии начинают беспокоить такие симптомы:
- резкое снижение массы тела при привычном рационе;
- ком и чувство, будто давит в горле;
- слабость, утомляемость, бессонница, тревога;
- артериальная гипертензия;
- тахикардия;
- беспричинные скачки температуры тела;
- проблемы с пищеварением, отсутствие аппетита, боль в животе;
- выпячивание глазных яблок, неестественный блеск.
Гипофункция

Не менее опасные последствия, влияющие на здоровье будущей матери и ребенка, вызывает гипотиреоз, при котором наблюдается уменьшенная выработка гормонов. Но это состояние у беременных диагностируется редко, ведь зачастую беременность при гипотиреозе щитовидной железы невозможна. Йододефицит из-за гипофункции плохо сказывается на функционировании репродуктивной системы. Поэтому еще до беременности у девушки отсутствует менструация либо месячные нерегулярны.
Пониженная выработка гормонов сопровождается такими проявлениями:
- резкое, беспричинное увеличение массы тела;
- сонливость, слабость, рассеянность, невнимательность, проблемы с памятью;
- чрезмерная иссушеность кожных покровов;
- расслоение ногтей, выпадение волос;
- гипотония;
- одышка;
- отеки.
Диагностика
Так как влияние щитовидной железы на беременность огромное, то если щитовидка увеличена больше нормы либо наблюдается ее гипофункция, необходимо пройти диагностику. Расшифровка и результаты дадут возможность врачу определить дальнейший план действий. Поэтому, если у женщины появились патологические признаки, а в области щитовидки болит, тянет или давит, не стоит откладывать визит к эндокринологу.
Основные диагностические методики, не несущие угрозы плоду даже на 1 неделе после зачатия — лабораторные анализы на гормоны и УЗИ. Гормон ТТГ при беременности в районе 2 триместра возрастает, его уровень — 0,2—3,0 мЕд/л. УЗИ щитовидной железы при беременности покажет, какая доля поражена, есть ли в органе патологические узлы. Обязательно проводится дифференциальная диагностика, которая поможет исключить такие опасные патологии:
- медуллярная карцинома;
- аутоиммунный тиреоидит (АИТ);
- гиперплазия.
Лечение
Так как заболевания щитовидной железы и беременность взаимосвязаны, а дисфункция эндокринной системы может вызвать проблемы с зачатием и вынашиванием ребенка, для предупреждения последствий сразу после постановки диагноза назначается комплексная медикаментозная терапия. Лечить заболевания щитовидки будет врач-эндокринолог. Современные препараты помогут поддерживать уровень гормонального фона в пределах нормы, а также устранить негативные симптомы.

Если диагностирован гипотиреоз, при котором гормоны щитовидной железы пониженные, проводится гормонозаместительная терапия. При гипертиреозе прописывают препараты тиреостатической группы. Все лекарства подбираются с учетом положения женщины, чтобы лечение не сказалось на развитии плода. В некоторых ситуациях, когда, например, диагностирован рак щитовидной железы, АИТ либо консервативные методы бессильны, приходится лечить патологию хирургическим путем. Любые виды операции проводятся не ранее, чем во 2 триместре. В зависимости от степени поражения, щитовидка может быть удалена полностью или частично.
Вернуться к оглавлениюБеременность после удаления щитовидной железы вполне возможна. Функции удаленной щитовидки будет выполнять гормонозаместительная терапия, с помощью которой работу репродуктивных органов удастся сохранить.
Последствия для ребенка
Повышенная либо пониженная выработка гормонов щитовидной железы равноценно опасна для будущего малыша. Если женщине все же и удалось забеременеть при гипотиреозе, недостаток йода грозит тяжелыми осложнениями для плода, такими как:
- умственная неполноценность;
- косоглазие;
- маленький рост;
- гипоксия;
- нарушение иммунной защиты;
- врожденный гипотиреоз;
- психомоторные нарушения;
- выкидыш.

При гипертиреозе у плода наблюдаются такие отклонения:
- задержка роста и развития;
- масса тела при рождении намного меньше нормы;
- врожденные аномалии внутренних органов и ЦНС;
- смерть сразу после родов;
- врожденный тиреотоксикоз.
Профилактика
Чтобы избежать таких опасных осложнений при предрасположенности к эндокринным нарушениям, необходимо проверить гормоны щитовидной железы при планировании беременности. Для таких целей доктор подберет диагностическую схему, на протяжении которой нужно периодически сдавать кровь на анализы и проходить дополнительные методы диагностики. Даже если существует маленькая вероятность того, что после зачатия щитовидка даст сбой, врачи подберут комплексную терапию до беременности, которая даст возможность избежать проблем и осложнений в период вынашивания малыша.